PGS.TS Mai Duy Tôn (SN 1976) là người đặt những viên gạch đầu tiên thành lập Trung tâm Đột quỵ, Bệnh viện Bạch Mai. Anh được Hội Đột quỵ thế giới đề cử vào nhóm các cá nhân xuất sắc được vinh danh năm 2022 vì những đóng góp to lớn cho chuyên ngành đột quỵ của Việt Nam và thế giới.
Anh cũng đang giữ chức vụ Trưởng Bộ môn Đột quỵ và Bệnh lý mạch máu não thuộc Đại học Y Dược, Đại học Quốc gia Hà Nội.

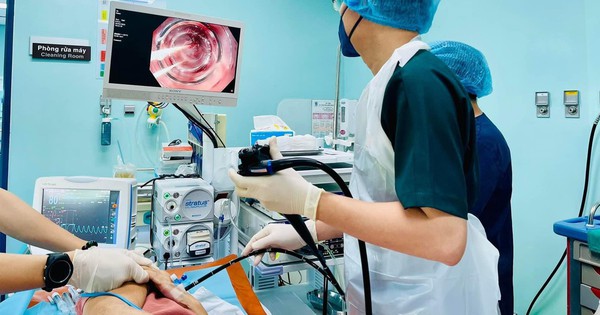
Bệnh nhân được cứu sống là động lực để PGS.TS Mai Duy Tôn vững tin vào con đường đã chọn. (Ảnh: Thế Anh)
"Trách nhiệm" theo ngành Y của cháu đích tôn
Hồi nhỏ, PGS.TS Mai Duy Tôn luôn chứng kiến cảnh người thân đau ốm, nhất là hình ảnh về ông nội mãi ám ảnh anh đến bây giờ.
Thời ấy, mỗi lần ông ốm, việc tìm bác sĩ tới thăm khám, tiêm thuốc rất khó khăn. Nhiều lần tận mắt thấy kim tiêm nhúng vào nước sôi, tiêm vitamin làm ông nội phải chịu đau đớn, anh mãi không bao giờ quên.
Là cháu đích tôn, gia đình lại muốn có người làm nghề Y, anh nghĩ bản thân phải có trách nhiệm thực hiện điều này, trước hết là để chăm lo sức khỏe cho người thân.
Ngay khi lên cấp 3, anh chọn theo học khối B. Cứ vài ngày trong tuần, anh lại đạp xe gần 20 km lên thành phố để học thêm môn Sinh học. Những tháng ngày nỗ lực được đền đáp khi anh trúng tuyển vào Đại học Y Hà Nội. Anh nhớ khi đó anh và các bạn rất thần tượng Bệnh viện Bạch Mai. Các sinh viên thách đố nhau xem sau này ra trường ai sẽ được vào đây làm việc.
Năm 2000, sau khi tốt nghiệp Đại học Y Hà Nội, chàng trai trẻ Mai Duy Tôn quyết định thi nội trú chuyên ngành Hồi sức Cấp cứu và tiếp tục theo học tại Bệnh viện Bạch Mai. Giờ thì anh đã hiểu rõ học nội trú vất vả thế nào, nhất là khi đó lại là thời điểm xảy ra dịch SARS, nhiều nhân viên y tế tử vong chỉ trong thời gian ngắn.
"Cơ sở vật chất hạn hẹp, trang thiết bị không có, ai cũng sợ, tôi càng hoang mang, tôi không dám về nhà vì sợ lây bệnh cho gia đình, thậm chí còn trách gia đình sao bắt đi học Y", bác sĩ Tôn nhớ lại. Đây cũng là thời điểm anh có ý định xin ra khỏi ngành. Các bác sĩ nội trú ở chung cũng bắt đầu băn khoăn về lựa chọn của bản thân liệu có đúng, và tại sao lại phải theo nghề nguy hiểm như vậy.
"Mới bước vào nghề, chưa trải nghiệm nhiều nên khi chứng kiến dịch bệnh và những đồng nghiệp qua đời, tôi bị cú sốc lớn", anh nói. Rất may dịch qua nhanh, được gia đình động viên, anh tiếp tục theo đuổi con đường đã chọn, học chuyên ngành hồi sức.
Nhận được sự giúp đỡ của nhiều người là giáo sư đầu ngành nên sau tốt nghiệp anh được ở lại Bệnh viện Bạch Mai. Anh xin về A9 - mới thành lập được 3 năm.
Chuyến đi nước ngoài đầu tiên và bước ngoặt cuộc đời
Năm 2007 là dấu mốc đáng nhớ trong sự nghiệp của PGS.TS Mai Duy Tôn. Khi đó anh là bác sĩ nội trú tại khoa Cấp cứu A9 - Bệnh viện Bạch Mai.
Lần đầu tiên anh đi nước ngoài học tập tại Bệnh viện Mayo clinic của Mỹ. Sau chuyến đi này, anh ra quyết định được coi là bước ngoặt của cuộc đời - nghiên cứu sâu về chuyên ngành đột quỵ.
Sang Mỹ, chứng kiến sự phát triển ngoài sức tưởng tượng của mình trong lĩnh vực y học, lại học tập tại bệnh viện nổi tiếng, anh luôn suy nghĩ làm sao để ứng dụng một lĩnh vực nào đó về Việt Nam để mang lại sự thay đổi.

PGS.TS Mai Duy Tôn, Giám đốc Trung tâm Đột quỵ - Bệnh viện Bạch Mai. (Ảnh: Thế Anh)
Ở Việt Nam, sinh viên y khoa lúc ấy cứ thấy bệnh nhân đột quỵ là lắc đầu, không thấy cơ hội cứu sống, con đường với bệnh nhân gần như dừng lại, không tử vong thì gần như tàn phế, rất khó hồi phục.
Trong khi đó, ở Mỹ, anh nhận thấy tỷ lệ bệnh nhân đột quỵ được cấp cứu, điều trị tốt, ít để lại di chứng. Họ ứng dụng nhiều kỹ thuật chuyên sâu vào lĩnh vực đột quỵ, giúp cải thiện kết quả điều trị, chất lượng cuộc sống của người bệnh.
Việc điều trị cho bệnh nhân đột quỵ không chỉ diễn ra trong thời gian nằm viện mà còn được duy trì sau khi xuất viện. Tất cả bệnh nhân, kể cả người cao tuổi đều phải tự lập, không có người nhà hỗ trợ như ở Việt Nam. Họ đều phải tập phục hồi chức năng, học cách tự phục vụ bản thân từ những việc nhỏ nhặt nhất.
Từ đó, bác sĩ Tôn ấp ủ quyết tâm học hỏi kỹ thuật tiên tiến trong lĩnh vực đột quỵ của thế giới, đưa về ứng dụng tại Việt Nam, mang lại cơ hội cho nhiều bệnh nhân đột quỵ trong nước.
Anh đề xuất lãnh đạo Trung tâm Cấp cứu A9 cho đi nghiên cứu chuyên sâu về đột quỵ. Từ năm 2009, kỹ thuật tiêu huyết khối được áp dụng trên bệnh nhân đột quỵ và cho kết quả rất ngoạn mục. Nhiều bệnh nhân được điều trị kịp thời. Người bệnh sử dụng thuốc 1 tiếng đã hồi phục hoàn toàn, nói năng, sinh hoạt bình thường, 1-2 ngày sau ra viện.
Sự thay đổi ngoạn mục của bệnh nhân đã thôi thúc PGS.TS Mai Duy Tôn tiếp tục nghiên cứu chuyên sâu về ngành này. Cũng từ năm 2009, bác sĩ Tôn tập trung nghiên cứu sinh đề tài về đột quỵ. Năm 2014, anh xin được học bổng của Hội Đột quỵ châu Âu, học thạc sĩ đột quỵ.
Sang Áo học, anh nhận thấy hệ thống đột quỵ ở đây phát triển ngang tầm Mỹ, kể cả những gì kỹ thuật chuyên sâu nhất được áp dụng. Sau này, được sự ủng hộ của ban lãnh đạo bệnh viện và khoa Cấp cứu A9, Đơn vị Đột quỵ (thuộc A9) được thành lập. Đơn vị chuyên điều trị bệnh nhân đột quỵ và ứng dụng kỹ thuật chuyên sâu.
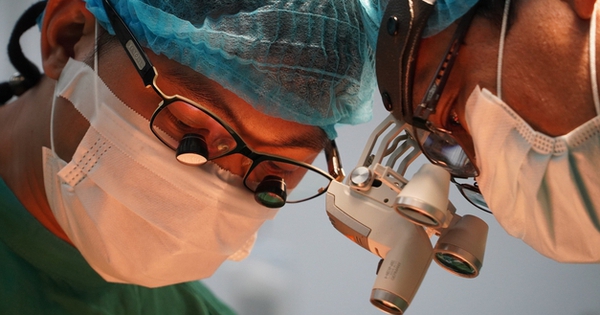
Theo PGS.TS Mai Duy Tôn, cấp cứu bệnh nhân đột quỵ cần phối hợp đa chuyên khoa, đặc biệt chẩn đoán hình ảnh để áp dụng các kỹ thuật điện quang mới nhất trong chẩn đoán, điều trị lấy huyết khối cơ học cho bệnh nhân tắc mạch lớn, can thiệp mạch cho bệnh nhân vỡ phình mạch.
Đồng thời, cấp cứu bệnh nhân đột quỵ cũng cần sự phối hợp với khoa Phẫu thuật thần kinh để xử trí các ca cần phẫu thuật lấy máu tụ, kẹp túi phình mạch, mở sọ cho ca nhồi máu não. Quá trình phối hợp đã trở thành thường quy ở Bệnh viện Bạch Mai. Bệnh nhân đột quỵ cũng được tập phục hồi chức năng sớm để hồi phục và hạn chế di chứng.
Nhờ đó, việc điều trị đột quỵ ở Bệnh viện Bạch Mai càng ngày càng đạt được nhiều tiến bộ với các kỹ thuật ngang tầm khu vực. Ngày 9/11/2020, Bệnh viện Bạch Mai thành lập Trung tâm Đột quỵ trên cơ sở Đơn vị Đột quỵ thuộc Trung tâm Cấp cứu A9.
Cứu bệnh nhân đột quỵ không thể chờ
"Chúng tôi chưa bao giờ từ chối bệnh nhân đột quỵ nào, ngay cả trong dịch COVID-19. Cứu chữa người luôn là ưu tiên hàng đầu. Người bị đột quỵ cần cấp cứu nhanh chóng, không thể chờ người nhà họ có hay chưa có tiền đóng viện phí, có bảo hiểm hay không?", PGS.TS Mai Duy Tôn nói.
Một số bệnh nhân không có tiền, anh còn kêu gọi đồng nghiệp, nhà tài trợ đến chi trả. Với anh, điều được lớn nhất chính là mang lại sự sống cho người bệnh.
Bác sĩ Tôn chia sẻ từng rơi vào trạng thái hoang mang khi điều trị cho ca đầu tiên. Anh và đồng nghiệp thực hiện đúng các kỹ thuật và tiên lượng đầy đủ các yếu tố tốt nhất cho bệnh nhân, tỷ lệ thành công lên đến 90% nhưng vẫn thất bại. "Thật sự rất nản chí", anh nói.
Đó là ca đột quỵ được thực hiện kỹ thuật tiêu sợi huyết đầu tiên vào năm 2009. Bệnh nhân đã hồi phục hoàn toàn nhưng chỉ sau 2 ngày lại tái đột quỵ. Rất may lần đó anh và các đồng nghiệp cấp cứu kịp thời, bệnh nhân sống khỏe mạnh đến bây giờ. Người bệnh được cứu sống chính là động lực thúc đẩy anh vững tin vào con đường đã chọn.

Cấp cứu bệnh nhân đột quỵ phải phối hợp đa chuyên khoa, đặc biệt chẩn đoán hình ảnh. (Ảnh: Thế Anh)
Cuộc đời làm nghề, PGS.TS Mai Duy Tôn không nhớ đã cứu sống được bao nhiêu người bệnh bị đột quỵ. Trong rất nhiều ca bệnh là người nước ngoài thì Bae Hyo N., 46 tuổi, người Hàn Quốc, để lại cho bác sĩ Tôn nhiều cảm xúc nhất. Bae Hyo N. là chủ của một công ty lớn tại Việt Nam chuyên sản xuất phụ kiện điện thoại Samsung và phụ kiện xe ô tô. Giữa tháng 12/202, đang chơi golf, anh này đột ngột đau đầu dữ dội, buồn nôn và nôn nhiều. Anh được đưa vào cấp cứu tại Bệnh viện tỉnh Hòa Bình trước khi chuyển lên Trung tâm Đột quỵ, Bệnh viện Bạch Mai.
Các bác sĩ Trung tâm Đột quỵ nghi ngờ nguyên nhân chảy máu dưới nhện là do dị dạng mạch não. Bệnh nhân được đi chụp CTA - chụp mạch não phát hiện: chảy máu dưới nhện lan tỏa - chảy máu não thất do vỡ phình lóc tách động mạch đốt sống phải đoạn V4. Đây là một tổn thương có vị trí khó, phức tạp và tinh vi, thường cần một bác sĩ chẩn đoán hình ảnh chuyên sâu và nhiều kinh nghiệm mới thực hiện được.
Các bác sĩ nhận định đây là một ca đột quỵ nặng, nguy cơ vỡ thì hai rất cao và bệnh nhân sẽ tử vong nếu không được can thiệp cấp cứu. Bệnh nhân được đưa vào phòng can thiệp mạch không một phút giây chần chừ. Vị trí mạch máu não tổn thương rất nguy hiểm, can thiệp khó khăn, và nguy cơ biến chứng nhồi máu vùng thân não rất cao. Sau hơn một giờ căng thẳng, đấu trí ca can thiệp đã thành công. Sau 12 ngày tích cực điều trị, tình trạng bệnh nhân dần ổn định và được xuất viện.
Hơn 2 năm đi vào hoạt động, Trung tâm đã tiếp nhận và điều trị cho số lượng lớn bệnh nhân đột quỵ của miền Bắc. Các kỹ thuật chuyên sâu nhất được bệnh viện phối hợp với các trung tâm liên quan trong bệnh viện triển khai, mang lại kết quả điều trị tốt nhất cho người bệnh.
"Tôi đã chọn đường đi đúng", anh nói. "Điều thành công nhất với tôi chính là sự hồi phục của bệnh nhân đột quỵ".
PGS.TS Mai Duy Tôn mong trong tương lai, nhiều trung tâm/khoa đột quỵ ở các bệnh viện trên toàn quốc được xây dựng để khi người bệnh không may đột quỵ được tiếp cận gần nhất, sử dụng các phương pháp điều trị tốt nhất, tránh những tàn phế và di chứng đáng tiếc.
Hàng năm Hội Đột quỵ thế giới trao giải thưởng cho ba hạng mục, gồm giải dành cho nhà lãnh đạo xuất sắc; giải các nghiên cứu viên xuất sắc; giải cống hiến cho cá nhân đã có hoạt động xuất sắc trong chuyên ngành đột quỵ, tạo ảnh hưởng và mang lại nhiều lợi ích trong cộng đồng. Trong đó, giải cống hiến mỗi năm được trao cho 5-6 cá nhân xuất sắc.
Đột quỵ đang là vấn đề thời sự của thế giới và Việt Nam không phải là ngoại lệ với xu hướng đang ngày càng trẻ hóa. Với dân số 100 triệu, ước chừng khoảng 200 nghìn bệnh nhân đột quỵ mới mỗi năm, việc quản lý theo dõi bệnh nhân đột quỵ rất quan trọng. Với người đột quỵ, thời gian là vàng. Bệnh nhân đột quỵ cần được tiếp cận nhanh nhất với các cơ sở y tế có khả năng cấp cứu chuyên sâu về đột quỵ.
Ước tính Việt Nam cần gần 400 đơn vị/trung tâm/khoa đột quỵ, nhưng thực tế hiện nay (đến 2022) mới 125 bệnh viện có khoa đột quỵ, đáp ứng 1/3 nhu cầu của người bệnh.