Đối tượng dễ tổn thương
Làn sóng thứ 2 của COVID – 19 ở nước ta đang diễn biến phức tạp. Hai tỉnh Đà Nẵng, Quảng Nam – nơi số ca mắc nhiều lại tiếp tục phải thực hiện giãn cách xã hội từ 0 giờ 12/8. Điều đáng nói ngoài tăng nhanh về số lượng những ca mắc trong cộng đồng, nước ta cũng đã ghi nhận 17 trường hợp tử vong do COVID- 19 (tính đến sáng 12/8).
Hầu hết các trường hợp tử vong từng ghi nhận đều là người cao tuổi, người mắc các bệnh lý nền như suy tim, ung thư máu, tiểu đường type 2, tăng huyết áp, viêm phổi, ... Nhiều hơn cả trong số đó là những người bị suy thận mạn giai đoạn cuối, lọc máu chu kì.
Thứ trưởng Bộ Y tế Nguyễn Trường Sơn từng nhấn mạnh, khi mắc COVID- 19, nhóm đối tượng có nguy cơ cao diễn biến tăng nặng sẽ tập trung vào nhóm người cao tuổi, người bệnh lý nền hoặc cơ địa, thể trạng béo phì… Khi mắc COVID- 19 sẽ suy giảm sức đề kháng khiến lượng virus phát triển trong cơ thể nhanh hơn, tổn thương cơ quan nhanh hơn so với bệnh nhân khác. Nguy cơ cơn bão cytokine dễ gặp. Khi bị virus tấn công sẽ kích hoạt hệ thống miễn dịch của cơ thể và cả các cơ quan nội tạng, gây suy các cơ quan, giảm chức năng dẫn tới bệnh nặng hơn.
Lý giải về nhiều ca tử vong mắc COVID- 19 là những người suy thận mạn giai đoạn cuối, trao đổi với PV Báo Gia đình và Xã hội, TS.BS Hoàng Công Tình – Trưởng Khoa Hồi sức tích cực (BVĐK tỉnh Hòa Bình) cho biết, người mắc bệnh suy thận mạn tính, đặc biệt là suy thận mạn giai đoạn cuối phải chạy thận nhân tạo (lọc máu chu kỳ) là đối tượng rất dễ bị tổn thương khi mắc thêm các bệnh lý khác, đặc biệt là COVID- 19.
Suy thận mạn phải chạy thận nhân tạo, mỗi tuần bệnh nhân ít nhất có 3 ngày phải đến các Bệnh viện để lọc máu chu kỳ. Một người lớn khỏe mạnh, mỗi ngày cần một lượng từ 1,5 - 2 lít nước đưa vào cơ thể để duy trì các hoạt động bình thường (đào thải chất độc, điều hòa thân nhiệt, quá trình trao đổi chất…). Nước sau đó sẽ được bài tiết ra khỏi cơ thể chú yếu qua đường nước tiểu, một phần rất nhỏ qua mồ hôi và hơi thở.
Với người suy thận mạn giai đoạn cuối phải chạy thận chu kỳ, đa số đều ở trạng thái vô niệu (thận không còn khả năng bài tiết nước tiểu-đồng nghĩa với không còn khả năng đào thải chất độc). Lúc này, lượng nước đưa vào cơ thể qua ăn uống hằng ngày (khoảng 2 lít/ngày) sẽ tích trữ lại trong cơ thể, cùng với đó là các chất độc được sinh ra trong quá trình chuyển hóa. Chạy thận nhân tạo sẽ giúp đào thải lượng nước dư thừa trong cơ thể bệnh nhân, đào thải chất độc và cân bằng các chất điện giải.
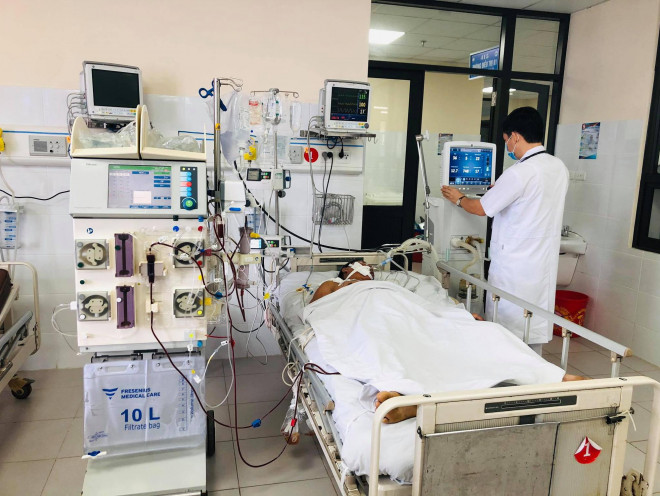
Suy thận mạn phải chạy thận nhân tạo là đối tượng nguy cơ tử vong cao khi mắc COVID-19. Ảnh: CT
Theo các nghiên cứu, bệnh nhân suy thận mạn giai đoạn cuối phải chạy thận nhân tạo 3 lần/tuần thời gian sống thêm được từ 5-10 năm. Họ thường có chất lượng sức khỏe thấp, suy giảm miễn dịch, đối diện với các biến chứng thường gặp như nhiễm độc, phù phổi cấp, đột quỵ não…
Bởi vậy, nếu bệnh nhân suy thận mạn không may bị nhiễm COVID- 19, nguy cơ tử vong rất cao. SARS-CoV-2 giống như một cú "huých", "giọt nước tràn ly" làm cho tình trạng sức khỏe của bệnh nhân suy thận mạn càng thêm trầm trọng.
"Ngoài những người có bệnh lý nền là suy thận mạn, người cao tuổi, những người có bệnh lý mạn tính khác như tiểu đường, tăng huyết áp, suy tim, bệnh phổi tắc nghẽn mạn tính, ung thư…sẽ rất dễ tiến triển nặng, thậm chí tử vong nếu không may bị nhiễm COVID- 19. Bởi lẽ, số bệnh nhân này hằng ngày phải thường xuyên sử dụng thuốc điều trị bệnh lý nền, chịu đựng các đợt bùng phát của bệnh, đối mặt với các biến chứng của bệnh ở giai đoạn cuối nên chất lượng sức khỏe bị giảm sút nghiêm trọng, khi mắcCOVID- 19 sẽ rất khó chữa trị" – BS Tình cho hay.
Điều cần làm để giảm thiểu tử vong
BS Hoàng Công Tình khuyến cáo, để giảm thiểu những nguy cơ tử vong, diễn tiến bệnh nặng khi không may mắc COVID- 19 với những người có nguy cơ tử vong cao này khi không may bị mắc COVID- 19, đặc biệt là phòng lây nhiễm cho nhân viên y tế và những người xung quanh thì ngoài các biện pháp điều trị tích cực, chúng ta cần phải áp dụng đồng bộ các biện pháp phòng ngừa.
Theo đó:
+ Bệnh nhân phải được bố trí điều trị trong các buồng bệnh cách ly khép kín, đảm bảo thông khí tốt, tách biệt với các khu vực điều trị bệnh nhân thông thường (không nhiễm COVID-19). Nếu điều kiện cho phép nên bố trí 1 bệnh nhân trong 1 buồng bệnh để công tác điều trị, chăm sóc được thuận lợi. Các thiết bị y tế, vật tư tiêu hao, thuốc men sử dụng cho bệnh nhân cũng phải được bố trí riêng để phòng lây nhiễm.
+ Với bệnh nhân suy thận mạn chạy thận chu kỳ không may mắc COVID- 19 cần phải được cách ly để điều trị. Máy chạy thận, quả lọc thận, dịch lọc đều phải bố trí riêng và tốt nhất là sử dụng quả lọc dùng một lần (không tái sử dụng lại quả lọc). Bệnh nhân sau khi hết ca chạy thận, cần phải được kiểm tra sức khỏe và bố trí phòng ở riêng biệt để phòng lây nhiễm cho mọi người xung quanh. Đây thực sự là một bài toán khó khi bệnh nhân đều đặn phải lọc máu chu kỳ 3 lần/ tuần.

BS Hoàng Công Tình
Tại BVĐK tỉnh Hòa Bình cũng rất chú trọng công tác phòng ngừa dịch bệnh đối với những khoa trọng điểm đang điều trị những bệnh nhân nặng, bệnh nhân mắc các bệnh mạn tính như khoa Cấp cứu, Hồi sức tích cực, Thận nhân tạo, Tim Mạch…
Theo BS Trần Hồng Xinh, Khoa Nội thận và Lọc máu (BV 108), để nâng cao sức đề kháng phòng tránh COVID-19, người bệnh đang lọc máu chu kì cần ăn uống, vệ sinh khoa học bằng bổ sung vitamin và vận động thể chất phù hợp. Tuân thủ nghiêm các hướng dẫn của Bộ Y tế và nhân viên y tế về giữ vệ sinh tay, vệ sinh đường hô hấp, đeo khẩu trang, giữ khoảng cách tối thiểu 2m. Khai báo y tế trung thực, nếu có triệu chứng ho, sốt hay vấn đề sức khỏe khác cần gọi cho đơn vị lọc máu trước khi đến.